Bệnh Creutzfeldt-Jakob (CJD): nguyên nhân, triệu chứng, chẩn đoán và điều trị
Có một số bệnh trên thế giới có tỷ lệ người bị ảnh hưởng rất nhỏ. Đây là những bệnh được gọi là bệnh hiếm gặp. Một trong những bệnh lý hiếm gặp này là Bệnh Creutzfeldt-Jakob (CJD) , sẽ được thảo luận trong suốt bài viết này.
Trong bệnh Creutzfeldt-Jakob (CJD), sự bất thường của protein gây ra tổn thương não tiến triển dẫn đến giảm tốc độ chức năng và chuyển động của tinh thần; đến người hôn mê và tử vong.
Bệnh Creutzfeld-Jakob là gì?
Bệnh Creutzfeldt-Jakob (CJD) được thành lập như một chứng rối loạn não hiếm gặp, cũng gây thoái hóa và gây tử vong. Nó được coi là một căn bệnh rất hiếm gặp, vì nó ảnh hưởng đến khoảng một phần triệu người.
CJD thường xuất hiện trong các giai đoạn tiên tiến của cuộc sống và được đặc trưng bởi sự phát triển rất nhanh . Các triệu chứng đầu tiên của nó thường xuất hiện ở tuổi 60 và 90% bệnh nhân tử vong một năm sau khi được chẩn đoán.
Những triệu chứng đầu tiên là:
- Lỗi bộ nhớ
- Thay đổi hành vi
- Thiếu sự phối hợp
- Rối loạn thị giác
Khi bệnh tiến triển, sự suy giảm tinh thần trở nên rất đáng kể và có thể gây mù, cử động không tự nguyện, yếu ở tứ chi và hôn mê.
Bệnh Creutzfeldt-Jakob (CJD) tương ứng với một gia đình của các bệnh được gọi là bệnh não xốp dạng bọt truyền (TSE). Trong những bệnh này Não bị nhiễm bệnh có lỗ hoặc lỗ chỉ có thể cảm nhận được bằng kính hiển vi ; làm cho sự xuất hiện của nó tương tự như bọt biển.
Nguyên nhân
Các lý thuyết khoa học chính duy trì rằng căn bệnh này không phải do bất kỳ loại virus hay vi khuẩn nào gây ra, mà do một loại protein gọi là prion.
Protein này có thể xuất hiện cả bình thường và vô hại cũng như truyền nhiễm, gây ra bệnh và làm cho phần còn lại của các protein thông thường bị gập lại một cách bất thường, ảnh hưởng đến khả năng của các protein này.
Khi các protein bất thường này xuất hiện và kết hợp với nhau, chúng tạo thành các sợi gọi là mảng, có thể bắt đầu tích lũy vài năm trước khi các triệu chứng đầu tiên của bệnh bắt đầu xuất hiện.
Các loại bệnh Creutzfeldt-Jakob
Có ba loại bệnh Creutzfeldt-Jakob (CJD):
1. CJD lẻ tẻ
Đây là loại phổ biến nhất và xuất hiện khi người bệnh chưa biết các yếu tố nguy cơ của bệnh. Nó biểu hiện trong 85% trường hợp.
2. Di truyền
Nó xảy ra giữa 5 đến 10 phần trăm các trường hợp. Họ là những người có tiền sử gia đình mắc bệnh hoặc xét nghiệm đột biến gen dương tính liên quan đến nó.
3. Mua lại
Không có bằng chứng nào cho thấy CJD dễ lây lan qua tiếp xúc thông thường với bệnh nhân, nhưng nó được truyền qua tiếp xúc với mô não hoặc hệ thần kinh. Nó xảy ra trong ít hơn 1% các trường hợp.
Triệu chứng và sự phát triển của bệnh này
Ban đầu bệnh Creutzfeldt-Jakob (CJD) biểu hiện ở dạng mất trí nhớ, với những thay đổi về tính cách, suy giảm trí nhớ, suy nghĩ và truy tố ; và ở dạng các vấn đề phối hợp cơ bắp.
Khi bệnh tiến triển, suy thoái tinh thần trở nên cấp tính hơn. Bệnh nhân bắt đầu bị co thắt cơ bắp không tự nguyện hoặc cơ tim, mất kiểm soát bàng quang và thậm chí có thể bị mù.
Cuối cùng, người đó mất khả năng di chuyển và nói; cho đến khi hôn mê cuối cùng xảy ra. Trong giai đoạn cuối này, các bệnh nhiễm trùng khác phát sinh có thể khiến bệnh nhân tử vong.
Mặc dù các triệu chứng của CJD có thể xuất hiện tương tự như các rối loạn thoái hóa thần kinh khác như bệnh Alzheimer hoặc Huntington, nhưng CJD gây ra sự suy giảm nhanh hơn nhiều khả năng của người đó và có những thay đổi độc nhất trong mô não. họ có thể được quan sát sau khi khám nghiệm tử thi.
Chẩn đoán
Cho đến nay không có xét nghiệm chẩn đoán kết luận cho bệnh Creutzfeldt-Jakob, vì vậy việc phát hiện nó trở nên thực sự phức tạp.
Bước đầu tiên trong việc chẩn đoán hiệu quả là loại trừ bất kỳ dạng sa sút trí tuệ nào khác. , đối với điều này là cần thiết để thực hiện kiểm tra thần kinh hoàn chỉnh. Các xét nghiệm khác được sử dụng khi chẩn đoán CJD là trích xuất cột sống và điện não đồ (EEG).
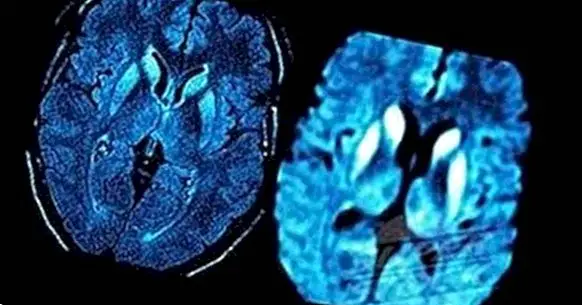
Ngoài ra, chụp cắt lớp vi tính (CT) hoặc chụp cộng hưởng từ (MRI) của não có thể hữu ích để loại trừ các triệu chứng là do các vấn đề khác như khối u não và để xác định các mô hình phổ biến trong thoái hóa não của CJD.
Thật không may, cách duy nhất để xác nhận một CJD là thông qua sinh thiết não hoặc khám nghiệm tử thi.Do sự nguy hiểm của nó, thủ tục đầu tiên này không được thực hiện trừ khi cần phải loại trừ bất kỳ bệnh lý có thể điều trị nào khác. Ngoài ra, nguy cơ nhiễm trùng từ các thủ tục này làm cho chúng thậm chí còn phức tạp hơn để thực hiện .
Điều trị và tiên lượng
Giống như không có xét nghiệm chẩn đoán cho bệnh này, không có phương pháp điều trị nào có thể chữa khỏi hoặc kiểm soát nó.
Hiện tại, bệnh nhân mắc bệnh CJD được điều trị giảm nhẹ với mục tiêu chính là làm giảm các triệu chứng của họ và làm cho bệnh nhân tận hưởng chất lượng cuộc sống cao nhất có thể. Đối với những trường hợp này, việc sử dụng thuốc phiện, clonazepam và natri valproate có thể giúp giảm đau và giảm bớt bệnh cơ tim. Sau sáu tháng hoặc ít hơn, sau khi xuất hiện các triệu chứng, bệnh nhân không thể tự chăm sóc bản thân.
Nói chung là Rối loạn trở nên nguy hiểm trong một khoảng thời gian ngắn, khoảng tám tháng ; mặc dù một tỷ lệ nhỏ người sống sót tới một hoặc hai năm.
Nguyên nhân gây tử vong phổ biến nhất ở CJD là nhiễm trùng và suy tim hoặc hô hấp.
Làm thế nào nó được truyền và cách để tránh nó
Nguy cơ lây truyền bệnh CJD là cực kỳ thấp; là những bác sĩ hoạt động với não hoặc mô thần kinh, những người tiếp xúc nhiều nhất với nó.
Bệnh này không thể truyền qua không khí, hoặc qua bất kỳ tiếp xúc nào với người mắc phải. Tuy nhiên, tiếp xúc trực tiếp hoặc gián tiếp với mô não và dịch tủy sống là một nguy cơ .
Để tránh nguy cơ nhiễm trùng đã thấp, những người nghi ngờ hoặc đã được chẩn đoán mắc bệnh CJD không nên hiến máu, mô hoặc nội tạng.
Đối với những người chăm sóc những bệnh nhân này, các chuyên gia y tế và thậm chí các chuyên gia về tang lễ phải áp dụng một loạt các biện pháp phòng ngừa khi thực hiện công việc của họ. Một số trong số này là:
- Rửa tay và tiếp xúc với da
- Che vết cắt hoặc mài mòn với băng chống thấm
- Mang găng tay phẫu thuật khi xử lý các mô và chất lỏng của bệnh nhân
- Sử dụng bảo vệ mặt và bộ đồ giường hoặc quần áo dùng một lần khác
- Làm sạch sâu các dụng cụ được sử dụng trong bất kỳ can thiệp nào hoặc đã tiếp xúc với bệnh nhân